|
 |
 |
MIELOMA MÚLTIPLE [ICD-10: (M9732/3 C90.0] |
|
|
|
||
 |
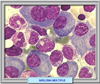
El mieloma múltiple es un tumor maligno, que habitualmente muestra compromiso óseo difuso o múltiple, y que se caracteriza por la presencia de células redondas del tipo de las células plasmáticas pero con diversos grados de inmadurez, incluyendo formas atípicas. También se le denomina plasmacitoma maligno, plasmacitoma del hueso, mieloma de células de plasma o discrasia de células plasmáticas. Forma parte de un variedad de enfermedades malignas que van desde la gammapatía monoclonal de significado incierto hasta la leucemia de células plasmáticas. Se caracteriza por una proliferación de células plasmáticas, (es decir de células formadoras de anticuerpos derivadas de los linfocitos B (que en condiciones normales son los encargados de producir las inmunoglobulinas) con la correspondiente superproproducción de una proteína paraplasmática. Es una enfermedad relativamente frecuente (4 casos por cada 100.000 habitantes) que se desarrolla a partir de los 65 años y conduce a una morbilidad progresiva y a la muerte al disminuir la resistencia a las infecciones y al producir destrucción del hueso, hipercalcemia, anemia, insuficiencia renal y pérdida del peso. Cuando la enfermedad se encuentra en el estadio III de la clasificación de Durie-Salmon (*) el pronostico es malo y la supervivencia del paciente si no se trata adecuadamente es inferior a un año. Hoy por hoy, la curación de un paciente con mieloma múltiple es practicamente nula.
|
|
FISIOPATOLOGIA Aunque se ha sugerido que el virus herpes del sarcoma de Kaposi era el agente causal, lo cierto es que se desconoce la patogénesis de esta enfermedad. Lo más probable es que pueden estar implicados en su desarrollo diversos factores como infecciones virales, fármacos, productos químicos, exposición a radiación, etc. Sin embargo, en la mayoría de los casos no es posible identificar una causa desencadenante de la enfermedad. Los síntomas de la enfermedad se deben básicamente de la invasión descontrolada de células plasmáticas en la médula ósea. Dichas células desplazan a las células normales, originado un cuadro de anemia con su sintomatología asociada (cansancio, palidez, taquicardia, sofocos, etc). También se produce una destrucción del hueso que puede causar dolores óseos más o menos intensos e incluso fracturas espontáneas. Además, las células atípicas producen y secretan una inmunoglobulina anómala a la sangre (componente o banda monoclonal ) que al ser filtrada por el riñón puede ocasionar una insuficiencia renal con proteinuria de Bence Jones. Otras manifestaciones clínicas pueden estar en relación con el aumento de calcio en sangre por la destrucción ósea, compresiones neurológicas, etc.
|
||
|
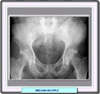
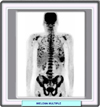
El mieloma múltiple se suele diagnosticar al realizarse un análisis de sangre rutinario. La mayoría de los síntomas son vagos y pueden achacarse a una amplia variedad de enfermedades. No obstante, existen tres pruebas reconocidas para confirmar si un paciente sufre de mieloma múltiple. Proteína M: las células de mieloma producen una proteína anormal denominada proteína M que puede medirse en una muestra de sangre o de orina. Esta prueba se lleva a cabo por electroforesis de proteínas en suero (SPEP). Los cambios en el nivel de la proteína M normalmente son un indicador bastante fiable de una alteración en la actividad del mieloma. Por este motivo se realizan con regularidad mediciones de la proteína M como parte de las pruebas hospitalarias para ayudar a determinar la respuesta de los pacientes a la terapia. La proteína de Bence Jones (cadenas ligeras, libres, de Igs) se detecta en la orina de la mayoría de pacientes y es muy sugerente, pero no específica, del mieloma múltiple. La detección de cadenas ligeras libres por electroforesis es una prueba muy útil en los casos poco comunes de mieloma en los que no se encuentra proteína M mediante la SPEP. Un alto nivel representa un posible signo de mieloma o amiloidosis de cadenas ligeras. Esta prueba también mide el índice o ratio de cadenas ligeras libres, el cual se utiliza para ver si un tipo de cadena ligera es más común que el otro. Existen dos clases de cadenas ligeras: kappa y lambda. Normalmente, están presentes en cantidades iguales en la sangre, dando un índice de 1 a 1. Si un tipo de cadena ligera es más común que el otro, el índice será diferente, lo que puede ser un signo de mieloma. Beta-2 microglubulina: la beta-2-microglobulina es otra proteína producida por las células malignas. Aunque esta proteína por sí sola no causa problemas, puede ser un indicador útil del pronóstico del paciente. Los altos niveles indican que la enfermedad es más avanzada y tal vez un peor pronóstico.Diagnóstico por imagen: las radiografías (*) suelen mostrar lesiones características con destrucción ósea o lesiones líticas. También pueden estar indicadas imágenes de RMN o de TC o incluso una tomografía de emisión de positrones (*) Biopsias: el recuento del porcentaje de células plasmáticas en la biopsia de médula ósea facilita una idea de la cantidad de mieloma presente en la misma. La médula ósea sana tiene menos del 5 por ciento de células plasmáticas, mientras que en los pacientes de mieloma puede haber entre un 10 y un 90 por ciento de estas células. En esta prueba, una parte de la muestra de biopsia se trata con anticuerpos especiales (versiones artificiales de proteínas del sistema inmunológico) que se adhieren a moléculas específicas en la superficie celular. Estos anticuerpos causan cambios de color que pueden observarse bajo un microscopio. La prueba puede ser útil para indicar los diferentes tipos de células por separado y para encontrar células de mieloma. La citometría de flujo puede ayudar a determinar si existen células anormales en la médula ósea y si son células de mieloma, células de linfoma, algún otro cáncer o una enfermedad no cancerosa. La técnica de citogenética permite evaluar los cromosomas (hebras largas de ADN) en células normales de la médula ósea y células de mieloma. Algunas células de mieloma pueden tener demasiados cromosomas, muy pocos cromosomas, u otras anomalías cromosómicas.
|
|
La hibridización fluorescente in situ ( fluorescent in situ hybridization, FISH) es similar a la prueba citogenética. La prueba FISH se puede usar para detectar cambios específicos en los cromosomas. Se puede usar en muestras regulares de sangre y médula ósea. Esta prueba es muy precisa y debido a que las células no tienen que crecer primero en el laboratorio, a menudo los resultados están disponibles dentro de varios días.
|
||
Aunque el mieloma múltiple a menudo se diagnostica con base en los resultados de las pruebas, los síntomas del paciente y el examen físico que el médico realiza al paciente también son importantes. Un diagnóstico de mieloma múltiple requiere de: Un tumor de células plasmáticas (confirmado mediante biopsia) o al menos el 10% de las células en la médula ósea son células plasmáticas, Además debe haber un nivel alto de calcio en la sangre, una función renal deficiente, recuentos bajos de glóbulos rojos (anemia). Además, la exploración mediante estudios por imágenes muestra huecos óseos producidos por el crecimiento de tumores. (La MRI muestra un área anormal en los huesos o la médula ósea). Finalmente se detecta un aumento en un tipo de cadenas ligeras en la sangre de modo que un tipo es 100 veces más común que el otro. El diagnóstico se confirma si existe 60% o más de células plasmáticas en la médula ósea. La determinación de la etapa en la que se halla un mieloma múltiple puede realizarse con el sistema de clasificación por etapas Durie-Salmon. Aunque algunos médicos emplean este sistema, su valor es limitado, debido a métodos de diagnóstico más nuevos. Recientemente se ha creado un nuevo sistema de clasificación llamado International Staging System for Multiple Myeloma . El sistema de clasificación de Durie-Salmon se basa en:
Este sistema clasifica el mieloma multiple en tres estadios: Estadio I: El número de células del mieloma es relativamente pequeño. Todas las características siguientes deben estar presentes:
Estadio II: Hay presente una cantidad moderada de células del mieloma. Las características son entre las etapas I y III . Estadio III: El número de células del mieloma es elevado. Además, deben estar presente uno o más de los siguientes parámetros:
El sistema internacional por etapas divide igualmente el mieloma en tres etapas basándose sólo en los niveles de beta-2 microglobulina sérica y los niveles de albúmina sérica. Etapa I: La beta-2 microglobulina sérica es menor de 3.5 (mg/L) y el nivel de albúmina es de 3.5 (g/dL) o más. Etapa II : intermedia entre la I y la III ( El nivel de beta-2 microglobulina está entre 3.5 y 5.5 (con cualquier nivel de albúmina) o la albúmina está por debajo de 3.5 mientras que la beta-2 microglobulina es menos de 3.5. Etapa III: Los niveles de beta-2 microglobulina sérica son de 5.5 o más.
|
||
PRONOSTICO El mieloma múltiple es una enfermedad grave cuya tasa de superviviencia es pequeña. Esta depende del estadio en el que diagnosticada la enfermedad:
|
||
TRATAMIENTOS El tratamiento depende del estadio en el que se encuentra la enfermedad. Se utilizan los siguientes tratamientos:
La quimioterapia tradicional utiliza los antineoplásicos tradicionales tales como el melfalán, vincristina, ciclofosfamida, etopósido, doxorrubicina (Adriamycin ® ) o bendamustina Los corticoides (dexametasona o prednisona) se pueden usar solos o en combinación con otros medicamentos como parte del tratamiento. Además, los corticoesteroides se usan para ayudar a reducir las náuseas y los vómitos que otra quimioterapia pudiera causar. Los fármacos inmunomoduladores (talidomida, lenalidomida Los inhibidores de proteosomas (Bortezomib Los inhibidores de la histona deacetilasa (HDAC) son un grupo de medicamentos que los genes que están activos dentro de las células. Estos medicamentos logran esto al interactuar con las proteínas en cromosomas llamadas histonas. El panobinostat es un inhibidor de HDAC que se puede usar para tratar pacientes que ya han sido tratados con bortezomib y un agente inmunomodulador. Los anticuerpos son proteínas que el sistema inmunológico del cuerpo produce para ayudar a combatir las infecciones. Los anticuerpos monoclonales, pueden ser diseñadas para atacar a un blanco específico, tal como una sustancia en la superficie de las células de mieloma. El daratumumabEl interferón es una sustancia parecida a una hormona que liberan algunos glóbulos blancos y algunas células de la médula ósea. Cuando se administra como medicamento, puede retrasar el crecimiento de las células del mieloma. Algunas veces, el interferón se administra a los pacientes que han sido tratados con quimioterapia y cuyo mieloma está en remisión. El interferón parece prolongar la remisión.
|
||
REFERENCIAS
|
||
|
||
| Monografía revisada el 17 de febrero de 2016. Equipo de Redacción de IQB | ||