NECROSIS RETINIANA AGUDA
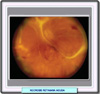 |
La necrosis retiniana, también llamada uveitis de Kirisawa es una retinitis necrotizante, rara pero devastadora que afecta a personas sanas. Se especula con una mutación que provocara mayor retinovirulencia o causa genética que aumente la susceptibilidad. La alteración del perfil de las citoquinas y linfocitos T CD4, puede predisponer a la enfermedad. Aunque no se conoce bien la etiología de esta enfermedad parece ser que se debe a la reactivación de virus durmientes en la retina. En los pacientes de menos de 15 años la necrosis retiniana es causada por el virus de herpes simple, mientras que en los ancianos se debe a la reactivación del virus del Herpes Zoster. También se han descrito algunos casos de necrosis retiniana aguda con presencia de citomegalovirus La necrosis retiniana aguda tiene una incidencia del 2 al 10% de todos los casos de uveitis y suele ser algo más frecuente en los varones. Es generalmente unilateral, pudiendo afectarse el contralateral en un 24-80%, el intervalo puede ser de 5 a 20 días, pero se han descrito casos entre 3 y 26 años después En la presentación los pacientes muestran el ojo rojo, dolor ocular más o menos intenso y afectación visual. En algunos casos, solo se presentan síntomas visuales leves tales como moscas volantes. Los sígnos típicos son epiescleritis o escleritis, uveítis granulomatosa anterior y vitritis. A continuación puede desarrollarse una vasculitis retinal oclusiva de arterias y venas, con varios focos de retinitis que resultan en necrosis localizadas en la periferia de la retina (*). Finalmente, la enfermedad puede degenerar en una retinopatía óptica En resumen, la necrosis retiniana aguda muestra la siguiente cronología
|
Diagnóstico La necrosis retiniana aguda se diagnóstica clínicamente, aunque algunas veces puede ser útil la detección de virus en el humor acuoso y el humor vítreo. La angiografía fluoresceína no es útil para el diagnóstico, pero puede mostrar una disminución precoz de la perfusión coroidal, o un llenado defectuoso de las arterias retinianas con áreas de hipofluorescencia en las zonas lesionadas Los criterios diagnósticos del síndrome de necrosis retiniana aguda según la Sociedad Americana de Uveítis son:
|
|
Tratamiento El aciclovir se administra por via intravenosa (10 mg/kg/dia en tres dosis) durante 14 días y después por vía oral durante 3 meses (800 mg cinco veces al día) El tratamiento previene la aparición de nuevas lesiones y las existentes deben comenzar a regresar en 4-5 días, curando en 30-40 días. Intenta evitar la bilateralida pero no la elimina. En los pacientes que no responden al aciclovir puede administrarse el famciclovir en dosis de 500 mg por vía oral tres veces al día durante 3 meses. El foscarnet es eficaz frentre al herpes simple y citomegalovirus. Los corticoides (p.ej. la prednisona oral 0.5-1 mg/kg/día durante 8 semanas yoftálmica 4 gotas/dia) Para prevenir las complicaciones vasculares se administra aspirina o cualquier otro antiagregante plaquetario La fotocoagulación profiláctica con láser de argón previene el desprendimiento de retina si se aplica precozmente. Si esta se produce puede ser necesaria una cirugía vitreoretinana incluyendo el taponamiento con aceite de silicona u octafluoropropano/perfluoropropano para un taponamiento temporal Las complicaciones de la necrosis retiniana aguda son el desprendimiento de retina (75% ), oclusiñon de la arteria central de la retina, y debidos a los efectos adversos de los corticoides o a la inflamación cataratas y glaucoma Un pacientes inmunodeprimidos con necrosis retiniana progresiva externa, los mejores resultados se obtienen con combinaciones de antivirales, La combinación de aciclovir y foscarnet puede detener la progresión de retinitis y mantener la remisión. Además, si la terapia combinada es administrada precozmente, se obtiene mejor resultado visual |
|
REFERENCIAS
|
|
| Monografía creada el 3 de Marzo de 2007. Equipo de Redacción de IQB |