|

|
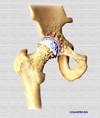
DEFINICION
La coxartrosis es una artropatía
degerativa y no inflamatoria de la cadera que se caracteriza por dolores
de tipo mecánico y rigidez, produciendose un trastorno funcional
que puede llegar a ser rápidamente discapacitante. La artrosis
de cadera es la enfermedad más frecuente de esta articulación.
Como todas las artrosis, la caxoartrosis
se caracteriza radiológicamente por la presencia de osteofitos,
estrechamiento de la línea interarticular y presencia de geodas
osteofitarias.
Se conocen dos tipos de coxartrosis:
- Coxatrosis primaria o idiopática, de etiologia
desconocida, se desarrolla en una cadera anatómicamente normal
y suele ir acompañada de otras artrosis. Afecta en particular
a las mujeres de más de 60 años.
- Coxartrosis secundaria: de aparición más
precoz, se deben a malformaciones congénitas estructurales
(por ejemplo subluxación congénita de la cadera) o adquiridas.
Etiología
Las alteraciones de la cadera tienen,
en todos los casos, un componente biológico y un componente mecánico.
El componente biológico consiste
en una degeneración del tejido osteocartilaginoso, con predominio
de los factores vasculares. Se observa casi siempre una gran hiperemia
local con formación de lagos venosos y arteriales y elevación
de la temperatura local. En las artrosis primitivas las primeras lesiones
del cartílago aparecen en la zona no sometida a presiones directas,
pero a medida que evoluciona la enfermedad, aparecen lesiones en la
zona de presión formándose pequeños cráteres
por la desaparición del cartílago. La zona profunda del
cartílago se calcifica.
En el caso del componente mecánico
hay que tener en cuenta que la cadera soporta dos tipos de presión:
una presión estática intermitente que se ejerce durante
la marcha debida al peso del cuerpo y a la acción de los músculos
pelvitrocantéreos que con su esfuerzo mantienen el peso corporal
en equilibrio sobre la articulación coxofemoral. Además,
hay una presión muscular permanente debida al tono de los músculos
que movilizan la articulación, como los abductores, el psoas,
los aductores y otros músculos secundarios como el recto anterior,
el tensor de la fascia lata, el sartorio y el recto interno. El tono
muscular actúa incluso cuando el individuo se encuentra acostado
en decúbito horizontal. Cuando el tono muscular está aumentado,
generalmente por una alteración previa de la articulación,
esta presión es un componente nocivo para la articulación.
Anatomía patológica
Durante el desarrollo de la coxartrosis
se van produiendo una serie de deformaciones y procesos degenerativos
tanto de la cabeza del fémur como del acetábulo. La cabeza
femoral se agranda, adoptando una forma de hongo, presentando una deformación
más o menos acentuada, según el periodo evolutivo.
El acetábulo se aplana debido
a una hipertrofia ósea que lo rellena constituyendo el “doble
fondo”, característico de la imagen radiográfica.
Además se hace evidente una hipertrofia irregular del reborde
cotiloideo, especialmente en sus porciones superior e inferior.
El cartílago articular está
alterado preferentemente en la cabeza femoral. Francamente erosionado
y desgastado en algunos sitios, deja al descubierto la cortical ósea.
En otras partes presenta un aspecto velloso (degeneración velvética).
La sinovial está engrosada e hipertrófica. La cápsula
está también considerablemente espesada.
En el interior del hueso es frecuente observar cavidades rellenas de
tejido fibroso, que en ocasiones adquieren un volumen considerable.
Clínica
La evolución de la coxartrosis
es variable, aunque por regla general la enfermedad progresa de forma
bastante lenta, durante una decena de años. Sin embargo, hay
casos de una "coxartrosis destructiva rápida" de evolución
muy veloz, asociada generalmente a una condrocalcinosis articular.
Algunos autores distinguen tres fases
en el desarrollo de la coxartrosis:
- Coxartrosis incipiente: fatigable, poco dolorosa
salvo en casos de marchas o permanencias de pie muy prolongadas, con
pocos signos clínicos y hallazgos radiológicos mínimos
- Coxartrosis evolucionada: aparecen dolores en la
región inguinocrural. El dolor es sordo y profundo, y se relaciona
con los periodos largos de inactividad, con el estiramiento del aparato
músculo–ligamentoso y también con la capsulitis
y la sinovitis.
- Coxatrosis final: el dolor provoca generalmente
una contractura muscular de defensa, que aumenta la rigidez propia
del proceso articular, lo que motiva la claudicación más
acentuada de la marcha, y una reducción de la amplitud de los
movimientos. Cuando se llega a esta etapa los enfermos se despiertan
durante el sueño por el dolor simplemente al moverse en la
cama.
Además del dolor articular, el entumecimiento y el aumento
de tamaño son los signos y síntomas constantes.
En esta fase se presentan cuatro síntomas fundamentales:
- Signo de los aductores y abductores.
- Signo del zapato: dificultad para calzarse
normalmente, debiéndolo hacer por detrás
- Dolor inguinal al comprimir el triángulo
de Scarpa.
- Conservación relativa de la flexión.
Además del examen general, son
varias las pruebas clínicas que ayudan al diagnóstico
de las coxartrosis.
Examen en bipedestación: se suelen
observar los siguientes signos.
- El paciente carga el peso corporal sobre el miembro
sano, manteniendo el miembro afectado en leve flexión, aducción
y rotación externa.
- En condiciones normales, la línea vertical
que desciende desde el acromion a través del tronco se halla
en continuidad con el eje longitudinal del fémur. Cuando existe
una actitud en flexión real de la cadera y la inclinación
pelviana sumada a una hiperlordosis lumbar no son suficientes para
mantener erecto al paciente, esa línea vertical desciende por
delante de la articulación de la cadera y del eje longitudinal
del fémur
- La atrofia muscular del muslo y de la región
glútea es evidente. La pérdida de tono muscular muestra
un pliegue glúteo descendido y un signo de Trendelenburg positivo
en el lado afecto.
- La diferencia de longitud de los miembros puede
ser real o aparente; la real se da en casos avanzados debido a la
desaparición del cartílago articular y al empotramiento
de la cabeza femoral, o bien por la luxación o subluxación
articular. La aparente aparece en estadíos más precoces
de la evolución y en general se debe al acortamiento de las
partes blandas por la contractura en flexión y aducción.
Examen de la marcha: como el apoyo provoca
dolor en la cadera, el pie del lado afectado permanece muy corto tiempo
en contacto con el suelo, lo cual condiciona una marcha muy característica,
a pasos cortos, con apoyo suave y despegue rápido del lado afectado.
La mayoría de los pacientes con
artrosis de cadera tienen una marcha antiálgica. Sin embargo,
algunos de ellos realmente caminan con una sacudida lateral que se parece
a una marcha de Trendelemburg, pero que en realidad no lo es. Esta "marcha
coxálgica" se diferencia de la marcha de Trendelemburg genuina
en que la pelvis no cae, como en los casos de debilidad de abductores,
sino que se eleva en mayor grado de lo que ocurre en la marcha normal
En muchos pacientes con artrosis de
cadera, la enfermedad es bilateral y entonces pueden presentar una sacudida
lateral en ambos lados.
Examen en decúbito supino: Los primeros movimientos que se limitan
en la artrosis de cadera son la rotación interna, la extensión
y la abducción. Luego lo hacen la rotación externa y la
aducción. Aún en una cadera muy rígida, dolorosa
y con posiciones viciosas, es posible realizar unos grados de flexión.
Las mediciones de los miembros están
destinadas a evidenciar:
- Atrofia muscular, para lo cual se miden ambos muslos
en forma comparativa en los tercios medios e inferiores.
- Acortamiento real de un miembro, que suele ser
de 2 a 5 cm en caso de artrosis subluxante con destrucción
parcial del cótilo y la cabeza femoral.
- Acortamiento aparente determinado por actitudes
viciosas.
|
|
 |
Pruebas diagnósticas:
- Prueba de sostenimiento de la mano según
Thomas: en esta prueba, el paciente se encuentra en decúbito
supino, mientras que el examinador sitúa una mano entre la
columna vertebral lumbar del paciente y la mesa de exploración
para controlar la lordosis lumbar. El paciente realiza entonces un
movimiento de flexión de la pierna afectada, con lo que la
pelvis muestra un desplazamiento ventral que ocasiona una lordosis
lumbar. En el caso de una lesión, la cadera que no se explora
no queda extendida sobre la mesa, sino que sigue el movimiento progresivo
de la flexión de la cadera. El grado de contractura en flexión,
se puede determinar midiendo el ángulo que forman la extremidad
afectada y la mesa de exploración.
|
|
| |
- Prueba de contractura del músculo recto femoral:
estando el paciente en decúbito supino, con las piernas colgando
por fuera de la mesa de exploración, se le pide que flexione
una de las rodillas, acercando la pierna al tórax. En este
momento, se observa el angulo que forma la pierna que queda colgando
con la mesa. Seguidamente, se repite la prueba en el lado contralateral.
Se existe un trastorno en la articulación de la cadera, la
consiguiente contractura del músculo femoral hace que pierna
que quedaba colgando se flexione, siendo la flexión tanto más
pronunciada cuanto mayor sea la contractura del músculo.
|
|
 |
- Prueba de extensión de la articulación
de la cadera: estando el paciente en decúbito prono con la
articulación de la cadera flexionada sobre el borde de la mesa
de exploración, con la pierna que no se explora apoyada sobre
un taburete, el examinador fija la pelvis con una mano mientras que
con la otra extiende lentamente la pierna cuya cadera se va explorar.
El punto a partir del cual la pelvis se mueve al mismo tiempo o la
columna vertebral pasa a lordosis marca el final de la extensión
de la cadera.
- Prueba de retracción de la flexión;
el paciente se encuentra en decúbito prono, apoyándose
en la mesa con el tórax y la rodilla correspondiente, mientras
que la región de la cadera queda separada de la camilla. Cuando
el grado de limitación de la extensión es leve, no existe
posición viciosa en flexión de cadera y ésta
apoya sobre la camilla.
- Signo de la extensión de Léri:
se toma la pierna del paciente y se realiza flexión de la
rodilla, se advierte un obstáculo cuando esta ha llegado
sólo al ángulo recto.
- Signo de Ely: si se insiste en la maniobra anterior
exagerando la flexión de la rodilla como si se pretendiera
que el talón tocara en la región glútea, se
observará que la cadera abandona el plano de la camilla y
se eleva.
|
|
| |
Si las lesiones fueran bilaterales y
se acompañaran de rigidez lumbar, lo cual es bastante frecuente,
la maniobra de Thomas para evidenciar la posición real de cada
una de las caderas no sería practicable
En este caso, se deben medir los angulos
siguientes:
|
|
| |
- Angulo pelvifemoral de extensión: con el
paciente en decúbito lateral se marca con un lápiz dermográfico
la línea de Nélaton y el eje del fémur, se lleva
el muslo en extensión máxima y se mide el ángulo
abierto hacia abajo y hacia atrás comprendido entre las dos
líneas marcadas en la piel. Este ángulo normalmente
mide 50º en ambos sexos y a cualquier edad.
|
|
| |
- Angulo pelvifemoral de flexión: el paciente
permanece en la misma posición decúbito lateral, el
miembro opuesto que apoya en la mesa de examen es mantenido en extensión
para fijar la pelvis. Se lleva el muslo del miembro en examen hacia
la flexión hasta sentir que la pelvis tiende a desplazarse
tras él, lo cual marca el límite de flexión posible
del muslo sobre la pelvis. Se mide el ángulo abierto hacia
atrás y hacia abajo comprendido entre las mismas líneas
marcadas anteriormente. Este ángulo normalmente mide 125
|
|
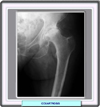 |
Examen radiológico
Los elementos más característicos de las radiografías
anteroposterior y frontal de la pelvis son:
- Espacio articular significativamente más
estrecho, con superficies articulares escleróticas e irregulares.
- Pinzamiento articular: depende de la forma clínica,
puede ser medial o interno, estar en la parte superior de la articulación
o englobar toda la articulación.
- Esclerosis subcondral: condensamiento óseo,
muy visible en la parte superior del acetáabulo y en el polo
superior de la cabeza femoral, a uno y otro lado del pinzamiento articular.
Este puede ser medial o interno y estar limitado a la parte superior
la articulación o englobar toda la articulación
- Imágenes quísticas: rodeadas de un
halo de esclerosis, estas geodas únicas o múltiples
se observan en el interior de la cabeza femoral y en el techo cotiloideo.
- Osteofitos: son proliferaciones producto de un crecimiento
óseo hipertrófico. Resultan evidentes tanto en acetábulo
como en la cabeza femoral.
En la zona de unión entre la cabeza y el cuello femorales suelen
formar un “collar osteofítico” (*)
Otras imágenes que pueden observarse
en la misma radiografía son:
- Coxa valga con subluxación de la cabeza
femoral.
- Ruptura del arco cérvicoobturador o línea
de Shenton, que indica también subluxación de la cabeza
femoral.
- Coxa vara.
- Cuello del fémur más corto y más
ancho
- Trocánter menor totalmente visible, índice
de rotación externa.
|
|
| |
Los exámenes de laboratorio son
prácticamente normales, salvo un ligero aumento de la velocidad
de sedimentación durante los periodos inflamatorios.
En algunos casos, puede ser utilidad
determinar la cantidad de algunos de los productos que se se ocasionan
durante el proceso degenerativo tales como el queratán sulfato,
la estromelsina (una enzima indicadora del proceso destructivo de los
proteoglicanos), la colagenasa, o la hidroxiprolina. Por su parte los
inhibidores de la metaloproteasas, en particular el TIMP-1, están
aumentados cuando existe una mayor actividad de la colagenasa.
|
|
| |
Diagnóstico diferencial
En la artritis reumatoide existen síntomas
de alteración del estado general del paciente, estando afectadas
a menudo la columna y las articulaciones de los dedos de las manos,
determinando deformaciones acentuadas. Por parte, la coxartrosis evoluciona
siempre sin modificar el estado general.
En la artrtis, las radiografías muestran una osteoporosis generalizada
inicial, seguida posteriormente por calcificación y osificación
de los ligamentos y cápsula, procesos que pueden terminar en
una anquilosis ósea, generalmente bilateral. En la artrosis nunca
se llega a la anquilosis ósea, y si hay falta total de movimiento,
se debe a una anquilosis de tipo fibroso que afecta sólo a tejidos
blandos. Mientras que en la coxartrosis predominan los fenómenos
de hipertrofia ósea, en la artritis reumatoidea lo hacen los
signos de atrofia.
En la tuberculosis de cadera, los signos
clínicos y de laboratorio revelan la infección. El cuadro
radiológico demuestra claramente en la coxalgia el predominio
de las imágenes destructivas sobre las degenerativas y a veces
la existencia de secuestros
|
|
| |
TRATAMIENTO
Los tratamientos utilizados para la
coxartrosis dependen de la extensión de los cambios degenerativos,
de la edad del paciente, de su estado general de salud y de su tolerancia
al dolor y a las limitaciones de las actividades de la vida diaria impuestas
por la enfermedad.
En general, el tratamiento implica la
implantación de medidas de prevención, utilización
de medidas paliativas y, en última instancia, intervención
quirúrgica.
La detección y el tratamiento
precoces de displasias congénitas y otras alteraciones de la
cadera previene el desarrollo de una coxartrosis secundaria. En los
adultos, se recomienda el mantenimiento de un estilo de vida saludable,
con un peso corporal adecuado así como un tratamiento profiláctico
de la osteoporosis. En el caso de presentarse los primeros síntomas
de coxartrosis, es recomendable un cambio de las actividades ocupacionales
y un tratamiento anti-inflamatorio.
Las medidas paliativas consisten en
el uso de fármacos, anti-inflamatorios, rehabilitación,
fisioterapia y ortosis.
El dolor es el síntoma más
importante de la coxartrosis, siendo los anti-inflamatorios no esteroidicos
sistémicos o tópicos, los fármacos de primera elección
para aliviar el dolor. En el caso de presentarse componentes inflamatorios
pueden estar indicados los glucocorticoides o los inmunosupresoresl
aunque estos fármacos pueden ocasionar una cierta destrucción
ósea. El tratamiento antálgico también debe considerar
el uso de fisioterapia: electroterapia (ondas cortas, ultrasonidos,
ionización), termoterapia (infrarrojos), masoterapia (sedante,
decontracturante y circulatoria de la región lumbar, cadera y
miembro inferior) etc.
|
|
| |
Ejercicios
Hace años se recomendaba reposo
y “prudencia” en la realización de ejercicios en
los pacientes con coxartrosis. Se creía que que el movimiento
aumentaba los síntomas y/o el desgaste articular. Sin embargo,
actualmente, todas las guías consideran al ejercicio físico
como uno de los tratamientos básicos. En efecto, la capacidad
de biosíntesis de los condrocitos responde a estímulos
mecánicos y estos pueden alterar la morfología y composición
del cartílago.En reposo el cartílago
articular se atrofia. Se ha comprobado que la actividad física
aumenta el grosor del cartílago medido con resonancia magnética.
Los ejercicios
de bajo impacto (caminar, bicicleta, ejercicios en el agua...) mantienen
todos los efectos positivos relacionados con la actividad física
y no implican riesgos. Sin embargo, es probable que algunos ejercicios
sean perjudiciales para una articulación con cambios artrósicos,
sobre todo aquellos que implican impactos de alta velocidad.
La artrosis es
la principal causa de limitación de la movilidad en ancianos.
La inactividad prolongada produce desacondicionamiento físico
y aumenta la morbilidad y la mortalidad. Localmente favorece la debilidad
muscular y la limitación articular. Todos los efectos de la inactividad
se pueden prevenir y son potencialmente reversibles mediante programas
de ejercicios.
Se han propuesto 3 programas de ejercicios.
Lo ideal es combinar cualquiera de estos programas con la recomendación
de ejercicio aeróbico de bajo impacto (caminar o bicicleta) y
hacer los ejercicios una vez al día todos los días o,
al menos, tres días en semana.
El primer programa es muy sencillo, incluye sólo 6 ejercicios
de fortalecimiento y
estiramiento, y lo denominaremos básico. El segundo es más
completo incluye un total
de 9 ejercicios y lo denominaremos avanzado. El último programa
está basado sólo en 6
ejercicios de estiramiento
Programa Básico
Se basa en 6 ejercicios que se realizan en decúbito (supino,
lateral y prono) para mejorar la fuerza muscular (principalmente de
abductores y extensores) y la movilidad (flexión y rotaciones):
- Flexión de cadera en supino.
- Elevación de la pelvis.
- Rotación externa de cadera.
- Rotación interna de cadera.
- Glúteo medio decúbito lateral.
- Elevación de la pierna en extensión en prono.
El programa avanzado consta de los seis
ejercicios anteriores más los tres siguientes;
- Extensión de rodilla tumbado
(cadera 90º)
- Estiramiento de cuádriceps y flexores de cadera.
- Elevación de la pierna en extensión.
Finalmente, el programa de estiraminentos
consta de 6 ejercios
Incluye 6 ejercicios de estiramiento
activo que se realizan una vez al día.
- Flexión de cadera en sedestación o flexión de
cadera en supino.
- Estiramiento de aductores en sedestación o estiramiento de
aductores supino.
- Estiramiento de rotadores internos en sedestación.
- Estiramiento de rotadores externos en sedestación.
- Estiramiento de rotadores internos y externos de pie
- Estiramiento de flexores de cadera de pie.
|
|
| |
Tratamiento quirúrgico
convencional
La sustitución total de la cadera
se suele llevar a cabo bajo anestesia epidural. Como la operación
es relativamente cruenta, en las dos semanas anteriores se recoge sangre
del paciente para su posterior infusión después de la
operación. Antes de la operación se administran profilácticamente
antibioticos y heparina de bajo peso molecular para evitar trombosis.
Después de la operación se continua la administración
de heparina durante 6 semanas, mientras que los antibióticos
son retirados a los 4 o 5 días.
A los pocos días de la operación
el paciente comienza un programa de ejercicios de rehabilitación
que serán proseguidos luego en su casa. A las 6 semanas de la
operación, se permite al paciente andar con la ayuda de muleta,
siempre y cuando la rehabilitación haya sido exitosa y no se
hayan presentado complicaciones.
Las complicaciones que se pueden presentar
poco después de la operación son:
- Trombosis venosas (que pueden ser prevenidas mediante
fármacos antitrombóticos y medias de compresión
radial)
- Embolia pulmonar
- Infecciones
- Hemorragias
- Complicaciones debidas a la anestesia
- Complicaciones relacionadas con las transfusiones
de sangre
Otras complicaciones que pueden presentarse
son
- Falta de agarre del implante (depende de la técnica
utilizada durante la operación, del estado físico del
paciente y del tipo de prótesis)
- Infecciones que se desarrollan a partir de focos
distantes (p.ej, en las amigdalas)
- Dislocación de la articulación artificial
- Osificaciones heterotópicas
- Fractura del hueso femoral
Cirugía mínimamente
invasiva
|
|
| |
REHABILITACIÓN
|
|
| |
PROTESIS
Las protesis
de cadera se clasifican según los componentes implantados y según
su forma de anclaje
Según
los componentes implantados:
- Protesis
total de cadera: como su nombre indica se sustituye tanto la parte
femoral de la cadera (cabeza del fémur) como la parte acetabular.
Este tipo de prótesis suele llevarse a cabo en la artrosis
de cadera e implica el remodelado de la cavidad acetabular,
- Prótesis
parcial de cadera: en estas prótesis se sustituye solo la cabeza
del fémur. Esta prótesis se suele utilizar solo en casos
de fracturas que afectan el cuello del fémur cuya reconstrucción
no es posible. La cirugía que se requiere para la implantación
de este tipo de prótesis es menos agresiva, mas corta y con
menos sangrado que la de las totales, ya que se mantiene intacta la
cavidad acetabular; de este modo se ahorra realizar un paso y todo
lo que ello conlleva.Estas prótesis no son aconsejables en
pacientes que tienen una vida activa, ya que pueden producir dolor
por irritar la cavidad acetabular al roce con el metal de la prótesis.
- Prótesis
parcelares de recubrimiento o “resurfacing”: se suele reservar
para pacientes que presentan una artrosis que solo afecta la cabeza
del fémur con una cavidad acetabular en buen estado. Esto ocurre
en raras ocasiones ya que generalmente la artrosis evoluciona en la
cabeza de fémur y el acetábulo de manera paralela. Las
ventajas que presenta son que ahorran hueso y la cirugía suele
ser menos agresiva y con una exposición menor que para los
demás tipos de prótesis.
Según
en anclaje:
- Prótesis
cementadas: En estas se utiliza un cemento especial para anclar los
componentes al hueso. Se suelen usar en pacientes con un hueso osteoporotico,
aunque existen especialistas que las usan en todos los casos.
- Prótesis
no cementada: El metal entra en contacto directo con el fémur.
En estos casos será necesarios que la superficie del metal
sea porosa y se adhiera con firmeza al hueso, permitiendo que este
crezca en el interior de los poros integrándose el metal al
hueso
- Prótesis
hibridas: Uno de los componentes se ancla usando cemento y el otro
directamente al hueso. Por regla general en el componente femoral
se utiliza cemento, y el componente acetabular se ancla directamente
al hueso.
Las prótesis
que se implantan directamente sobre el hueso se anclan a él usando
diferentes mecanismo: en muchos casos se implantan impactando el componente
ligeramente más grande que la cavidad que hemos labrado previamente
en el hueso; otras además pueden usar dientes o púas que
se clavan en el hueso; en ciertas ocasiones se usan tornillos para afianzar
el componente al hueso.
|
|
 |
REFERENCIAS
- Brandt, K. Rheumatic disease Clinics
of North America. Nº 4, 2003. Panamericana, 190 páginas
|
|
 |
- Moskowitz, R. Osteoarthritis. 2007. Lippincott, 480 páginas
|
|
| |
- Altman R, Ash E, Bloch D, Bole D., Borenstein K.,Brandt
W. Develoment of criterial for the Classification and reporting of
osteoarthritis. Classification os Osteoarthritis of the Knee.
Arthritis and Rheum. 1986, 29: 1039-1049.
- Hochberg M, Altman R, Brandt K, Clark B, Dieppe
P, Griffin M. Guidelines for the medical management of osteoarthritis.
Part I osteoarthritis of the hip. Arthritis and Rheum.
1995,38:1535-1540.
-
Hochberg M, Altman R, Brandt K, Clark B, Dieppe
P, Griffin M. Guidelines for the medical management of osteoarthritis.
Part II osteoarthritis of the knee. Arthritis and Rheum.1995,38:1541-1546
- Hochberg MC, Chang RW, Dwosh I, et al. The American
College of Rheumatology 1991 revised criteria for the classification
of global functional status. Arthritis Rheuma 1992,
35: 498-502.
- American College of Rheumathology subcommittee on
osteoarthritis. Recommendations for the medical management of the
osteoarthritis of the hip and knee. Arthritis and Rheum
2002;43:1905-1915
- .M. Rozendaal, B.W. Koes, G.J.V.M. van Osch, E.J.
Uitterlinden, E.H. Garling, S.P. Willemsen, A.Z. Ginai, J.A.N. Verhaar,
H. Weinans, and S.M.A. Bierma-Zeinstra.Effect of Glucosamine Sulfate
on Hip Osteoarthritis. A Randomized Trial. Annals of Internal
Medicine 19 February 2008, (volume 148, pages 268-277).
-
Fernandes L, Hagen KB, Bijlsma JW, Andreassen O,
Christensen P, Conaghan PG, Doherty M, Geenen R, Hammond A, Kjeken
I, Lohmander LS, Lund H, Mallen CD, Nava T, Oliver S, Pavelka K,
Pitsillidou I, da Silva JA, de la Torre J, Zanoli G, Vliet Vlieland
TP; European League Against Rheumatism (EULAR).EULAR recommendations
for the non-pharmacological core management of hip
and knee osteoarthritisAnn
Rheum Dis. 2013 Jul;72(7):1125-35.
- Mariano Tomás Flórez García
(Jefe de la Unidad de Rehabilitación del Hospital Universitario
Fundación Alcorcón, Madrid), Maria Ángeles Pérez
Manzanero (Fisioterapeuta de la Unidad de Rehabilitación del
Hospital Universitario Fundación Alcorcón de Madrid,
Maria Jesús López Navas (Facultativo Especialista de
Área de la Unidad de
Rehabilitación del Hospital Universitario Fundación
Alcorcón, Madrid).
Bases cientificas para el diseño de un programa de ejercicios
en la artrosis de cadera.
|
|
| |
Monografía
revisada el 18 de Julio de 2013. Equipo de Redacción de
IQB |
|
| |
 |
|
| |
|
|






